Références
1. GBD 2017 Disease and Injury Incidence and Prevalence (2018). Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017. The Lancet, 392(10159):1789-1858
2. Frazer, A., & Benmansour, S. (2002). Delayed pharmacological effects of antidepressants. Molecular Psychiatry, 7, s23-s28.
3. Arroll, B., Macgillivray, S., Ogston, S., Reid I., Sullivan, F., Williams, B., Crombie I. (2005). Efficacy and tolerability of tricyclic antidepressants and SSRIs compared with placebo for treatment of depression in primary care: A meta-analysis. Annals of Family Medicine, 3(5): 449 – 456.
4. Joshi A. (2018). Selective serotonin re-uptake inhibitors: an overview. Psychiatria Danubia, 30(7):605-609.
5. McEwen, B. S., Eiland, L., Hunter, R. G., Miller, M. M. (2012). Stress and anxiety: Structural plasticity and epigenetic regulation as a consequence of stress. Neuropharmacology, 62(1):3-12.
6. Radley, J. J., Morrison, J. H. (2005). Repeated stress and structural plasticity in the brain. Ageing Research reviews, 4(2):271-287.
7. Patel, D., Anilkumar, S., Chattarji, S., Buwalda, B. (2018). Repeated social stress leads to contrasting patterns of structural plasticity in the amygdala and hippocampus. Behavioural Brain Research, 347:314-324.
8. Christoffel, D. J., Golden, S. A., Russo, S. J. (2011). Structural and synaptic plasticity in stress-related disorders. Rev. Neurosci. 22:535 – 549.
9. Lau, T., Bigio, B., Zelli D., McEwen, B. S., Nasca, C. (2017). Stress-induced structural plasticity of medial amygdala stellate neurons and rapid prevention by a candidate antidepressant. Molecular Psychiatry, 22: 227 -234.
10. Mithoefer, M. C., Wagner, M. T., Mithoefer, A. T., Jerome, L., Doblin, R. (2011) The safety and efficacy of MDMA-assisted psychotherapy in subjects with chronic, treatment-resistant posttraumatic stress disorder: the first randomized controlled pilot study. Journal of Psychopharmacology, 25(4):439 – 452.
11. Carhart-Harris, R. L., Bolstridge, M., Rucker, J., Day, C. M., Erritzoe, D., Kaelen, M., Bloomfield, M., Rickard, J. A., Forbes, B., Feilding, A., Taylor, D., Pilling, S., Curran, V. H., Nutt, D. J. (2016). Psilocybin with psychological support for treatment-resistant depression: an open-label feasibility study. Lancet Psychiatry, 3(7):619 – 627.
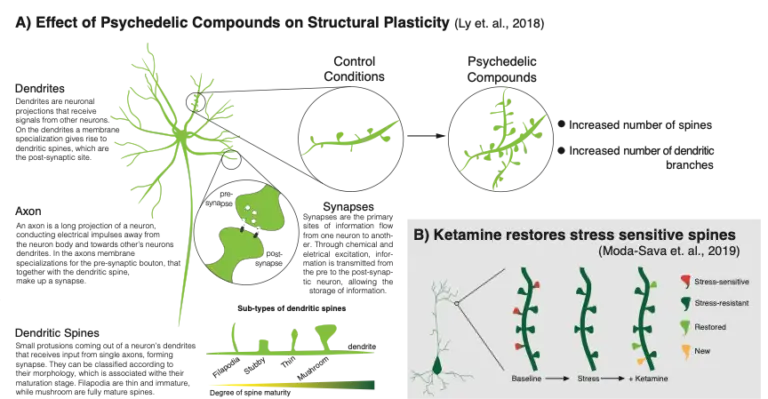
12. Ly, C., Greb, A. C., Cameron, L. P., Wong J. M., Barragan, E. V., Wilson, P. C., Burbach, K. F., Soltanzadeh Zarandi, S., Sood, A., Paddy, M. R., Duim, W. C., Dennis M. Y., McAllister, A. K., Ori-McKenney, K. M., Gray, J. A., Olson, D. E. (2018). Psychedelics promote structural and functional neural plasticity. Cell Reports, 23(11):3170 – 3182.
13. Lu, B., Nagappan, G., Lu, Y. (2014). BDNF and synaptic plasticity, cognitive function, and dysfunction. Neurotrophic Factors book chapter, Handbook of experimental pharmacology, 220: 223 – 250.
14. Phillips, C. (2017). Brain-derived neurotrophic factor, depression, and physical activity: Making the neuroplastic connection. Neural Plasticity, 2017:7260130.
15. Martinowich, K., Manji, H., Lu, B. (2007). New insights into BDNF function in depression and anxiety. Nature Neuroscience, 10: 1089 – 1093.
16. Moda-Sava, R. N., Murdock, M. H., Parek, P. K., Fetcho, R. N., Huang, B. S., Huynh, T. N., Witztum, J., Shaver, D. C., Rosenthal D. L., Alway, E. J., Lopez, K., Meng, Y., Nellissen, L., Grosenick, L., Milner, T. A., Deisseroth, K., Bito, H., Kasai, H., Liston, C. (2019). Sustained rescue of prefrontal circuit dysfunction by antidepressant-induced spine formation. Science, 364(6436). pii:eaat8078.
17. Beyeler, A. (2019). Do antidepressants restore last synapses? Science, 364(6436):129 – 130.
18. Carhart-Harris, R. L., Muthukumaraswamy, S., Roseman, L., Kaelen, M., Droog, W., Murphy, K., Tagliazucchi, E., Schenberg, E. E., Nest, T., Orban, C., Leech, R., Williams L. T., Williams, T. M., Bolstridge, M., Sessa, B., McGonigle, J., Sereno, M. I., Nichols, D., Hellyer, P. J., Hobden, P., Evans J., Singh K. D., Wise, R. G., Curran, H. V., Feilding A., Nutt, D. J. (2016). Neural correlates of the LSD experience revealed by multimodal neuroimaging. PNAS, 113(17):4853 – 4858.
19. Gründer, G., 2020. German Government Funds Psilocybin Study for Depression. [Blog] Available at: https://www.mind-and-brain.institute/psychedelics/german-government-funds-psilocybin-study-for-depression/ [Accessed 17 June 2020].
![]() English
English
![]() German
German
![]() Italiano
Italiano
![]() Português
Português
![]() Ελληνικα
Ελληνικα